29 décembre 2004
3
29
/12
/décembre
/2004
20:06
Sommaire
- Introduction
- La ventilation en plongée
- Anatomie de l'appareil respiratoire
- Physiologie de l'appareil respiratoire
- Conclusion
Introduction
C'est grâce à la respiration que l'organisme est approvisionné en oxygène et qu'il est débarrassé du dioxyde de carbone (déchet provenant du métabolisme cellulaire), mais elle participe également à la régulation de l'acidité (pH) du sang.
La ventilation en plongée
Certaines parties de ce cours sembleront peut-être décourageantes mais n'oublions pas que l'être humain n'évolue pas dans son élément naturel lorsqu'il est sous l'eau, aussi un plongeur doit-il tenir compte des dangers du milieu sous-marin.
Étude de l'immersion sur la ventilation
La pression hydrostatique externe ne va pas favoriser la qualité des échanges gazeux. En effet, comme nous l'avons vu dans le cours concernant la circulation sanguine, le sang périphérique est chassé vers le territoire central thoracique, donc vers les vaisseaux pulmonaires, ce qui va diminuer la capacité à se distendre (la compliance) du tissu pulmonaire et réduire l'espace disponible pour les échanges gazeux.
D'autre part, la pression hydrostatique externe exercée sur la cage thoracique et la paroi abdominale limite le jeu pariétal pendant la ventilation, ce qui tend à diminuer les volumes pulmonaires et à augmenter le travail des muscles ventilatoires.
La pression dans les voies aériennes est identique à celle dans la bouche et dans l'ensemble des espaces aériens pulmonaires alors que la pression hydrostatique n'est pas la même à la bouche et à la surface de la cage thoracique en fonction de la position du plongeur.
D'autre part, la pression hydrostatique externe exercée sur la cage thoracique et la paroi abdominale limite le jeu pariétal pendant la ventilation, ce qui tend à diminuer les volumes pulmonaires et à augmenter le travail des muscles ventilatoires.
La pression dans les voies aériennes est identique à celle dans la bouche et dans l'ensemble des espaces aériens pulmonaires alors que la pression hydrostatique n'est pas la même à la bouche et à la surface de la cage thoracique en fonction de la position du plongeur.
Effets de la pression sur les gaz respiratoires
La relative faiblesse de nos muscles respiratoires nous obligeait à respirer en équipression, le détendeur délivrant de l'air à pression ambiante. De ceci découlent de nombreux inconvénients: l'augmentation de la pression ambiante entraîne une augmentation de la densité des gaz, ce qui a pour effet d'accentuer les résistances dynamiques dans l'appareil respiratoire (ce qui limite le débit et accroît le travail des muscles ventilatoires). Par exemple, le VEMS (volume expiratoire par seconde) est réduit de moitié à une profondeur de 52m.
Des sujets sains en surface présentent alors le même débit respiratoire que des sujets insuffisants respiratoires en surface.
Ceci explique qu'en plongée très profonde, on remplace partiellement ou totalement ce gaz lourd que constitue l'azote par des gaz plus légers tels que l'hélium ou l'hydrogène.
Des sujets sains en surface présentent alors le même débit respiratoire que des sujets insuffisants respiratoires en surface.
Ceci explique qu'en plongée très profonde, on remplace partiellement ou totalement ce gaz lourd que constitue l'azote par des gaz plus légers tels que l'hélium ou l'hydrogène.
Limitation des mouvements respiratoires
Pour ajuster leur flottabilité, les plongeurs font varier leur niveau de fin d'expiration (poumon ballast), ce faisant, ils modifient leur CRF (capacité résiduelle fonctionnelle) et limitent l'amplitude de leurs mouvements respiratoires. Certains efforts vont se faire muscles thoraciques et abdominaux bloqués afin d'offrir un point d'appui aux membres supérieurs. Pendant ce temps, l'amplitude ventilatoire est limitée (beaucoup d'efforts se font en apnée).
Le détendeur impose toujours une résistance inspiratoire (légalement, cette résistance ne devrait pas dépasser l'équivalent de 10cm d'eau, d'où une révision annuelle nécessaire...).
Enfin, le froid peut induire une contracture des muscles du tronc et ainsi augmenter l'espace respiratoire mort.
Toutes ces contraintes handicapent la fonction respiratoire et conduisent à une ventilation alvéolaire insuffisante (risque d'hypercapnie).
Le détendeur impose toujours une résistance inspiratoire (légalement, cette résistance ne devrait pas dépasser l'équivalent de 10cm d'eau, d'où une révision annuelle nécessaire...).
Enfin, le froid peut induire une contracture des muscles du tronc et ainsi augmenter l'espace respiratoire mort.
Toutes ces contraintes handicapent la fonction respiratoire et conduisent à une ventilation alvéolaire insuffisante (risque d'hypercapnie).
Ventilation des gaz secs
Qu'il s'agisse de mélanges ou d'air comprimé, les gaz inhalés en plongée sont secs.
Leur humidification normalement effectuée au niveau du nez est assurée par l'évaporation d'eau sur les parois trachéo-bronchiques.
En situation de grand régime ventilatoire (effort) et en particulier chez certains sujets prédisposés, la perte d'eau et de chaleur par la muqueuse bronchique est irritante, crée un état inflammatoire qui peut conduire à une hypersécrétion de mucus et même à une broncho-constriction (asthme induit par l'exercice et l'hyperventilation).
Leur humidification normalement effectuée au niveau du nez est assurée par l'évaporation d'eau sur les parois trachéo-bronchiques.
En situation de grand régime ventilatoire (effort) et en particulier chez certains sujets prédisposés, la perte d'eau et de chaleur par la muqueuse bronchique est irritante, crée un état inflammatoire qui peut conduire à une hypersécrétion de mucus et même à une broncho-constriction (asthme induit par l'exercice et l'hyperventilation).
Régulation et adaptation
Suite à l'augmentation de l'effort respiratoire, va apparaître une augmentation nette du volume courant, ce dernier est accentué aux dépens du volume de réserve inspiratoire (le volume de réserve expiratoire est lui aussi augmenté).
Soumis à ces modifications le plongeur adopte un type de respiration qui lui est propre: respiration plus lente, mobilisation d'un volume plus important et apparition d'une pause après l'inspiration et d'une autre après l'expiration (rythme à quatre temps qui facilite les échanges gazeux et diminue le travail ventilatoire).
Ces modifications vont retentir sur l'hématose (sang plus riche en CO2), ce qui va peu à peu provoquer chez le plongeur assidu une accoutumance à l'hypercapnie. Et tous les phénomènes précipités (diminution de la ventilation, augmentation de l'effort ventilatoire, rétention de CO2 et diminution de la sensibilité au CO2) vont rendre tout travail subaquatique difficile et augmenter la sensibilité du plongeur à l'essoufflement.
Soumis à ces modifications le plongeur adopte un type de respiration qui lui est propre: respiration plus lente, mobilisation d'un volume plus important et apparition d'une pause après l'inspiration et d'une autre après l'expiration (rythme à quatre temps qui facilite les échanges gazeux et diminue le travail ventilatoire).
Ces modifications vont retentir sur l'hématose (sang plus riche en CO2), ce qui va peu à peu provoquer chez le plongeur assidu une accoutumance à l'hypercapnie. Et tous les phénomènes précipités (diminution de la ventilation, augmentation de l'effort ventilatoire, rétention de CO2 et diminution de la sensibilité au CO2) vont rendre tout travail subaquatique difficile et augmenter la sensibilité du plongeur à l'essoufflement.
Anatomie de l'appareil respiratoire
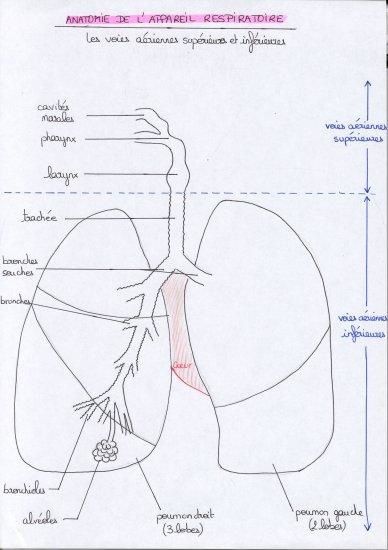
Les voies aériennes supérieures
Les cavités nasales
L'air pénètre dans notre corps par le nez ou la bouche. Le nez a un rôle triple: filtrage (poils et mucus retiennent les plus grosses particules contenues dans l'air inhalé), régulation thermique (le nez va tenter de fournir aux voies aériennes inférieures un air à environ 32°) et humidification (saturation de l'air en vapeur d'eau).
Les fosses nasales sont en communication avec les sinus frontaux, maxillaires et ethmoïdaux (cavités pneumatiques au milieu de structures osseuses) au travers de fins orifices, les ostiums; ce sont souvent les sinus frontaux et maxillaires qui posent problème en plongée.
Les fosses nasales sont aussi en communication avec les trompes d'Eustache reliant l'arrière-nez à l'oreille moyenne.
Les fosses nasales sont en communication avec les sinus frontaux, maxillaires et ethmoïdaux (cavités pneumatiques au milieu de structures osseuses) au travers de fins orifices, les ostiums; ce sont souvent les sinus frontaux et maxillaires qui posent problème en plongée.
Les fosses nasales sont aussi en communication avec les trompes d'Eustache reliant l'arrière-nez à l'oreille moyenne.
Le pharynx
Situé en arrière des fosses nasales et de la bouche, un peu à la manière d'un aiguillage, il permet grâce à l'épiglotte, de diriger l'air et les aliments vers le bon canal. Il contient en haut et sur les côtés des formations lymphoïdes (végétations et amygdales) qui ont pour rôle de capturer et de détruire les germes rentrés avec l'air.
Le larynx
Situé sous le pharynx, le larynx supporte les cordes vocales et permet de ce fait l'émission de sons. Il n'a strictement aucun rôle dans la fonction respiratoire
Les voies aériennes inférieures
La trachée
C'est un tube qui relie le larynx aux bronches. Elle est maintenue ouverte par des anneaux cartilagineux en forme de fer à cheval. Une telle structure, la rend souple et flexible, ce qui est indispensable étant donné les mouvements possibles de la tête. Tapissée intérieurement de cils vibratiles et de mucus, elle réagit à l'irritation par la toux.
Les bronches souches
La trachée se divise en deux bronches souches, l'une pour le poumon droit, l'autre pour le poumon gauche. Elles pénètrent dans les poumons au niveau des hiles pulmonaires.
Les bronches et les bronchioles
Chaque bronche souche se divise en bronches pour se ramifier d'où par comparaison, le terme d'arbre bronchique.
On note d'abord les bronches lobaires puis les bronches lobulaires, les bronchioles et enfin les bronchioles terminales desservant chacune un sac alvéolaire.
Cette partie non fonctionnelle de l'appareil respiratoire constitue l'espace mort dont le volume sera augmenté par l'utilisation d'un tuba ou d'un détendeur.
On note d'abord les bronches lobaires puis les bronches lobulaires, les bronchioles et enfin les bronchioles terminales desservant chacune un sac alvéolaire.
Cette partie non fonctionnelle de l'appareil respiratoire constitue l'espace mort dont le volume sera augmenté par l'utilisation d'un tuba ou d'un détendeur.
Les poumons
Ils sont au nombre de deux: un poumon droit et un gauche. Le poumon droit est formé de trois lobes alors que le gauche n'en a que deux (emplacement du coeur). Les poumons sont deux organes élastiques enveloppés dans une séreuse à deux feuillets: la plèvre (le feuillet pariétal contre la paroi costale, le feuillet viscéral accolé aux poumons). Ils sont contenus dans le thorax, cage formée par la colonne vertébrale en arrière sur laquelle s'articulent les côtes. En avant, ces dernières sont reliées entre elles par des muscles intercostaux.
La base des poumons repose sur le diaphragme.
La base des poumons repose sur le diaphragme.
Les alvéoles
Chaque sac alvéolaire contient de nombreuses alvéoles qui se présentent comme de petits sacs d'environ 0,1 à 0,3 mm de diamètre, tapissés à l'intérieur d'un dense réseau de capillaires et à l'intérieur d'une fine couche de liquide: le surfactant qui les empêche de se replier sur elles-mêmes.
La finesse de la paroi des alvéoles et des capillaires permet les échanges gazeux à travers la membrane alvéolo-capillaire.
On compte environ 400 millions d'alvéoles qui totalement déplissées auraient une surface totale de plus de 100m2.
La finesse de la paroi des alvéoles et des capillaires permet les échanges gazeux à travers la membrane alvéolo-capillaire.
On compte environ 400 millions d'alvéoles qui totalement déplissées auraient une surface totale de plus de 100m2.
Physiologie de l'appareil respiratoire
La mécanique ventilatoire
Ayant pour fonction de réguler l'air au contact avec les surfaces d'échange, elle est principalement assurée par les muscles ventilatoires (le diaphragme et les muscles intercostaux externes surtout). L'écartement et l'élévation des côtes générés par la contraction des muscles intercostaux et l'abaissement du diaphragme ont pour effet de grandir le volume thoracique, et donc le volume pulmonaire, la plèvre transmettant les mouvements des parois aux poumons.
L'expiration quant à elle est un phénomène passif qui ramène le thorax à sa position de repos.
D'autres muscles interviennent lors de l'inspiration ou de l'expiration forcées (les intercostaux internes, les para vertébraux, les abdominaux, etc.) mais l'ensemble de la musculature assurant la ventilation est faible: une contre pression de 0,04bars (un plongeur situé à 40cm de profondeur qui respirerait par un long tuba) ne peut être vaincue par ces muscles.
La respiration subaquatique n'est donc possible qu'en équipression, grâce au détendeur.
La pénétration et la sortie de l'air sont rendues possibles par l'élasticité des structures pulmonaires et thoraciques: celle du thorax est assurée par les cartilages costaux, alors que celle des poumons l'est par les fibres élastiques contenues dans le tissu pulmonaire.
C'est la différence de pression créée par les mouvements musculaires entre l'intérieur des poumons et l'air ambiant qui permet le passage des gaz dans ces tubes que constituent les bronches et les bronchioles. Ces gaz passeront plus ou moins facilement selon leur configuration. dans les grosses bronches, l'écoulement de l'air est turbulent, surtout au niveau des divisions bronchiques. Dans les bronchioles, l'écoulement est plus facile, laminaire, les couches de gaz se déplaçant parallèlement aux parois.
L'expiration quant à elle est un phénomène passif qui ramène le thorax à sa position de repos.
D'autres muscles interviennent lors de l'inspiration ou de l'expiration forcées (les intercostaux internes, les para vertébraux, les abdominaux, etc.) mais l'ensemble de la musculature assurant la ventilation est faible: une contre pression de 0,04bars (un plongeur situé à 40cm de profondeur qui respirerait par un long tuba) ne peut être vaincue par ces muscles.
La respiration subaquatique n'est donc possible qu'en équipression, grâce au détendeur.
La pénétration et la sortie de l'air sont rendues possibles par l'élasticité des structures pulmonaires et thoraciques: celle du thorax est assurée par les cartilages costaux, alors que celle des poumons l'est par les fibres élastiques contenues dans le tissu pulmonaire.
C'est la différence de pression créée par les mouvements musculaires entre l'intérieur des poumons et l'air ambiant qui permet le passage des gaz dans ces tubes que constituent les bronches et les bronchioles. Ces gaz passeront plus ou moins facilement selon leur configuration. dans les grosses bronches, l'écoulement de l'air est turbulent, surtout au niveau des divisions bronchiques. Dans les bronchioles, l'écoulement est plus facile, laminaire, les couches de gaz se déplaçant parallèlement aux parois.
Les volumes pulmonaires
On distingue plusieurs volumes d'air déplacés par la mécanique ventilatoire:
- VC: volume courant (0,5l), c'est le volume déplacé lorsque nous respirons normalement
- VRI: volume de réserve inspiratoire (2,5l), c'est le volume d'une inspiration forcée pratiquée après une inspiration normale; en d'autres termes, c'est en quelques sortes le volume maximal des poumons lors de l'inspiration
- VRE: volume de réserve expiratoire (1,5l), il correspond au volume d'une expiration forcée pratiquée après une expiration normale
- VR: volume résiduel (1,5l), il s'agit de la quantité d'air qui reste toujours dans les poumons même après une expiration forcée
- CV: capacité vitale (4,5l), c'est le volume d'air minimum nécessaire pour vivre CV=VC+VRE+VRI
- CI: capacité inspiratoire (3l) : CI=VC+VRI
- CRF: capacité résiduelle fonctionnelle (3l) CRF=VRE+VR
- CPT: capacité pulmonaire totale (6l) CPT=VC+VRI+VRE+VR
- EM: espace mort, constitué par tout ce qui ne participe pas aux mouvements respiratoires, et là où il n'y a pas d'hématose, exemple pharynx, larynx, trachée artère...
Ces différents volumes d'air (sauf VR bien sûr) sont mesurables à l'aide d'un spiromètre.

On voit qu'au total la capacité pulmonaire totale (CT) est d'environ 6 litres
CT=VC+VRE+VRI+VR
En moyenne, la fréquence respiratoire de l'homme est de 15 à 18 cycles par minute
CT=VC+VRE+VRI+VR
En moyenne, la fréquence respiratoire de l'homme est de 15 à 18 cycles par minute
Échanges et transports gazeux(en surface)
Les échanges au niveau pulmonaire, l'hématose
La ventilation assure le renouvellement de l'air alvéolaire, la pompe cardiaque assure, quant à elle, la perfusion du sang dans les capillaires péri alvéolaires. La diffusion (les molécules passent d'un compartiment où leur pression partielle (Pp) est élevée vers un autre compartiment où cette Pp est plus basse) se produit à travers une membrane très fine (1µm d'épaisseur): la paroi alvéolocapillaire.
Les gaz vont devoir traverser sept couches tissulaires ou liquides différents:
Les gaz vont devoir traverser sept couches tissulaires ou liquides différents:
- le surfactant
- le tissu épithélial alvéolaire
- le tissu interstitiel péri capillaire
- la paroi endothéliale du capillaire
- le plasma
- la paroi du globule rouge
- le liquide intracellulaire du globule rouge
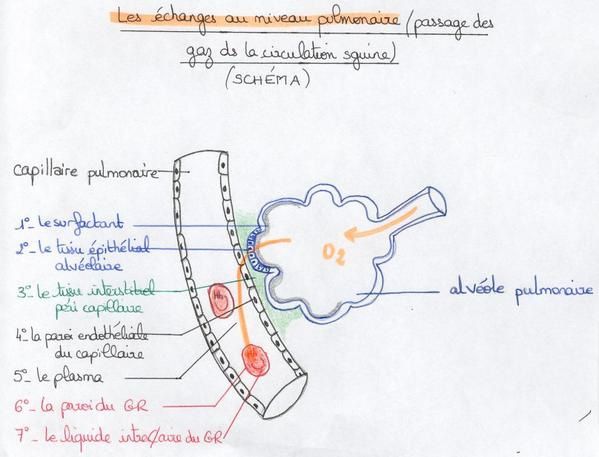
L'oxygène est présent dans l'air alvéolaire à une Pp de 100mm de mercure. Dans le sang "veineux" (appauvri en dioxygène) qui revient des tissus, cette Pp est de 40mm de mercure. Le sang se charge en oxygène jusqu'à une Pp de 100mm de mercure.
Le CO2 revient des tissus à une Pp de 46mm de mercure. L'air alvéolaire le contenant à une Pp de 40mm de mercure, le dioxyde de carbone va donc passer du sang vers l'alvéole.
L'azote et d'autres gaz présents en très faible quantité n'interviennent pas dans le métabolisme cellulaire, on parle de gaz inertes (à tort si l'on songe à la narcose).
La composition de l'air alvéolaire (PpO2 = 100mm de mercure, PpCO2 = 40mm de mercure) est différente de celle de l'air alvéolaire (PpO2 = 150mm de mercure, PpCO2 = 0,02mm de mercure). En effet, le volume d'air dans les poumons après une expiration normale est relativement importante (3 litres) par rapport au volume inspiré (0,5 litre). L'air frais se mélange donc à celui restant des voies aériennes après expiration.
L'air inspiré (air ambiant) est composé de:
Le CO2 revient des tissus à une Pp de 46mm de mercure. L'air alvéolaire le contenant à une Pp de 40mm de mercure, le dioxyde de carbone va donc passer du sang vers l'alvéole.
L'azote et d'autres gaz présents en très faible quantité n'interviennent pas dans le métabolisme cellulaire, on parle de gaz inertes (à tort si l'on songe à la narcose).
La composition de l'air alvéolaire (PpO2 = 100mm de mercure, PpCO2 = 40mm de mercure) est différente de celle de l'air alvéolaire (PpO2 = 150mm de mercure, PpCO2 = 0,02mm de mercure). En effet, le volume d'air dans les poumons après une expiration normale est relativement importante (3 litres) par rapport au volume inspiré (0,5 litre). L'air frais se mélange donc à celui restant des voies aériennes après expiration.
L'air inspiré (air ambiant) est composé de:
- 79% de diazote
- 20% de dioxygène
- 0,03% de dioxyde de carbone et autres gaz rares
L'air expiré, quant à lui, est composé de:
- 79% de diazote
- 16% de dioxygène
- 5% de dioxyde de carbone et autres gaz rares
Le transport sanguin des gaz
L'oxygène
Comme nous l'avons vu dans le cours sur l'appareil circulatoire sanguin, l'essentiel de l'O2 est transporté par l'hémoglobine des globules rouges (oxyhémoglobine instable). Une faible partie est transportée dissoute dans le plasma et le liquide intraglobulaire.
Le dioxyde de carbone
Une faible partie est portée par l'hémoglobine, le reste est transporté dans le plasma ou à l'intérieur des globules rouges, soit sous forme dissoute, soit associé à des molécules de sodium ou de potassium sous forme de bicarbonates.
Il existe une compétition entre O2 et CO2 envers l'hémoglobine: si la pression partielle de CO2 diminue, l'affinité de l'hémoglobine pour l'O2 augmente, mais si, pour une même pression partielle de CO2, la pression partielle d'O2 augmente, alors la quantité de CO2 dans le sang diminue.
Il existe une compétition entre O2 et CO2 envers l'hémoglobine: si la pression partielle de CO2 diminue, l'affinité de l'hémoglobine pour l'O2 augmente, mais si, pour une même pression partielle de CO2, la pression partielle d'O2 augmente, alors la quantité de CO2 dans le sang diminue.
L'azote
L'azote est transporté totalement dissous.
Les échanges gazeux au niveau tissulaire
Le dioxygène nécessaire à la production d'énergie par les cellules arrive par les artères à une pression partielle d'O2 de 100mm de mercure. La Pp d'O2 tissulaire étant de 40mm de mercure, l'oxygène pénètre donc dans les tissus.
Le CO2, déchet des réactions énergétiques, sort des poumons à une Pp de 40mm de mercure, celle des tissus étant de 46mm de mercure, le CO2 va sortir des tissus.
Le CO2, déchet des réactions énergétiques, sort des poumons à une Pp de 40mm de mercure, celle des tissus étant de 46mm de mercure, le CO2 va sortir des tissus.
La régulation de la ventilation
La ventilation peut être automatique, réflexe ou volontaire. Elle met en jeu de nombreux mécanismes et subit des excitations d'origine non ventilatoire.
Cette régulation doit être aussi précise que possible, de sorte qu'un double circuit y veille...
Cette régulation doit être aussi précise que possible, de sorte qu'un double circuit y veille...
Le circuit d'exécution
Il comprend trois parties:
- un centre nerveux automatique situé dans le bulbe rachidien
- des nerfs moteurs qui partent de ce centre vers les muscles inspirateurs
- des nerfs sensitifs qui ramènent au centre bulbaire des informations sur la distension des alvéoles et du thorax. Ces filets nerveux se regroupent dans les nerfs pneumogastriques.
La distension des alvéoles excite les terminaisons nerveuses des nerfs sensitifs.
L'influx ainsi créé remonte au centre bulbaire qui ordonne aux nerfs moteurs de relâcher les muscles inspirateurs, d'où expiration et ainsi de suite.
L'influx ainsi créé remonte au centre bulbaire qui ordonne aux nerfs moteurs de relâcher les muscles inspirateurs, d'où expiration et ainsi de suite.
Le circuit de commande (bulbaire et supra bulbaire)
Il recueille, décode et interprète des messages provenant de tout l'organisme. Ces messages arrivent:
- par voie nerveuse, il s'agit alors de stimuli réflexes provenant de récepteurs situés dans la peau et sensibles au froid ou à la friction ainsi que de capteurs au niveau des muqueuses des voies aériennes supérieures
- par voie circulatoire qui utilisent les stimuli soit physiques telles la pression sanguine ou la température du corps (on hyperventile lorsque l'on est fiévreux afin d'éliminer la chaleur); soit chimiques grâce au CO2 surtout (mais aussi le pH et la PpO2), une augmentation de la teneur en CO2 du sang (hypercapnie) va entraîner une hyperventilation qui cessera lorsque le taux de CO2 sanguin aura diminué, mais aussi grâce à certaines hormones telle l'adrénaline qui, libérée lors d'une émotion violente, provoque une accélération du rythme respiratoire.
Tenant compte de ces informations, ce circuit de commande décide des nécessités ventilatoires et envoie les ordres correspondants au circuit d'exécution.
Conclusion
Le plongeur doit apprendre à contrôler sa respiration (pratique par exemple de pauses expiratoires de 2 à 3 secondes afin d'assurer que l'on ne débute pas un essoufflement) pour mieux ventiler de façon à assurer une oxygénation en rapport avec l'effort, sinon la consommation d'oxygène ne sera plus compensée par un apport équivalent et l'excès de CO2 ne sera plus totalement éliminé.
Il se crée alors ce que l'on pourrait appeler une 'dette d'oxygène' et une accumulation de CO2, cause d'essoufflement.
Ici encore, entraînements techniques et physiques réguliers sont indispensables à l'adaptation au monde sous-marin.
Il se crée alors ce que l'on pourrait appeler une 'dette d'oxygène' et une accumulation de CO2, cause d'essoufflement.
Ici encore, entraînements techniques et physiques réguliers sont indispensables à l'adaptation au monde sous-marin.




